Autor: Mihaela LUPAȘCU
Ce reprezintă diabetul zaharat?
Diabetul zaharat reprezintă un sindrom complex și heterogen provocat de o tulburare fie înascută sau cîștigată a secreției de insulină,ori a rezistenței țesuturilor periferice la insulina produsă, aceasta produce tulburări profunde în metabolismul glucidic,proteic,ionic și mineral. Toate acestea duc la apariția unor complicații cronice care afectează mai mult sau mai puțin orice organ.
Situația epidemiologica în lume și în Republica Moldova a Diabetului Zaharat.
În anul 2017 la nivel mondial au fost înregistrate 326,5 mln. de persoane de vîrstă reproductivă (20-46 ani) cu diabet zaharat, si 122,8 milioane de persoane de vîrstă (65-99 ani) iar 30-80% din numărul total de persoane totuși ramîn nediagnosticate.
Numărul persoanelor ce suferă de diabet zaharat tinde să crească semnifictiv, prognozîndu-se ca în anul 2045 numărul lor să creasca cu încă 104 milioane de persoane.
În Republica Moldova numărul persoanelor ce suferă de diabet zaharat se estimează la 90,000. Conform datelor statistice din 2006 pîna in anul 2017 numărul persoanelor bolnave de diabet zaharat a crescut de la 45,845 în anul 2006 pînă la 90,392 în anul 2017.
Ce este Retinopatia Diabetică?Retinopatia Diabetică este una din complicațiile tardive ale diabetului zaharat. Ea reprezintă cea mai frecventă si cea mai gravă formă a complicațiilor oculare care se întîlnesc în diabetul zaharat.
Cum apare Retinopatia Diabetică?
Retinopatia diabetică-este produsă de microangiopatia diabetică. Alterarea vaselor retinei se produce la nivelul pereților capilarelor sanguine determinînd creșterea permeabilității vasculare. Modificarile structurale ale capilarelor retiniene afectează toate componentele peretelui. Asocierea modificărilor rheologice, cu creșterea vîscozității și a agregării plachetare produc ocluzii vasculare.
Ca urmare a creșterii permeabilității vasculare din capilare, trec in spațiul retinian extracelular: hematii, grăsimi, lichid, exprimate clinic prin hemoragii retiniene, exudate dure și edem retinian.
Ocluziile vasculare determină apariția zonelor de retină neperfuzată – ischemică (retina unde nu ajunge sînge). Hipoxia (lipsa oxigenului) și ischemia retiniană declanșează producția locală de substanțe stimulatoare ale creșterii vasculare,încercînd prin formarea de vase noi să atenueze hipoxia și ischemia din zonele neperfuzate.
Neovasele nu pot atenua perfuzia retiniană, dar produc complicatii majore oculare: hemoragii preretiniene și vitreene. Aceste hemoragii determină scaderea acuității vizuale prin hemoragie în vitros, proliferări fibroase, tracțiuni retiniene cu dezlipire de retină si glaucomul neovascular.
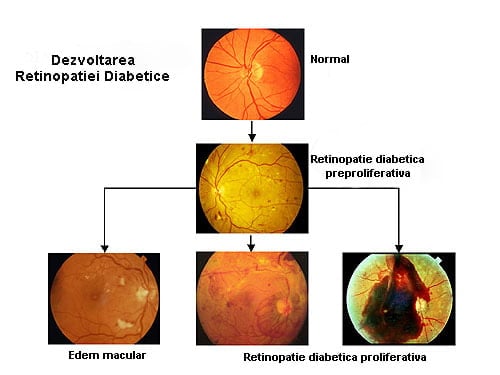
Stadiile Retinopatiei Diabetice.
Retinopatie Diabetică Neproliferativă (incipient,mediu si avansat)
Retinopatie Diabetică Proliferativă. Boala oculară diabetică avansată (hemoragii preretiniene, hemoragii vitreene, proliferări fibroase, membrane fibrovasculare,dezlipire de retină)
Factorii de risc responsabili de apariția Retinopatiei diabetice!
1)Durata de evoluție a diabetului zaharat- Este unul din factorii de risc major. La pacienții cu Diabet zaharat prevalența retinopatiei diabetice este direct proporțională cu durata bolii.
2) Gradul de compensare a diabetului. Este bine cunoscut că hiperglicemia este una din cele mai importante determinante ale complicațiilor diabetice microvasculare. Prin urmare, un bun control glicemic ar trebui să aibă într-adevăr, un efect benefic asupra complicațiilor microvasculare, incluzînd retinopatia
3) Hipertensiunea arterială. Studiul UKPDS a arătat că la pacienții cu Diabet zaharat de tip. 2, un control strict al Tensiunii arteriale (media TA 144/82 mmHg) a dus la o reducere semnificativă a progresiei retinopatiei diabetice(35%), precum și o scădere semnificativă a pierderii vederii și necesității de fotocoagulare cu laser comparativ cu cei cu un control mai slab a tensiunii arteriale.
4) Modificări ale metabolismului lipidic. În baza datelor că la pacienții cu dislipidemie frecvența anomaliilor de retină este mult mai mare. S-a presupus că modificarea nivelului de trigliceride si colesterol în sînge favorizează dezvoltarea retinopatiei diabetice.
5) Nefropatia diabetică, forma gravă. Microalbuminuria se dovedește a fi un marker veritabil al retinopatiei diabetice.
6) Obezitatea- obezitatea a fost identificată ca fiind un factor de risc independent pentru retinopatia diabetică . Persoanele cu indicele masei corporale mai mare prezintă mai mari șanse de a avea retinopatie diabetică.
7) Anemia- A fost demonstrat că severitatea Retinopatiei diabetice crește odată cu creșterea severității anemiei
Metode de diagnosticare:
Examen clinic oftalmologic, cu masurarea acuității vizuale, a tensiunii oculare și a polului anterior ocular.
Examenul fundului de ochi – e cel care stabilește diagnosticul.
Angiografia fluoresceinică- este o metoda utilizată după ce retinopatia diabetică a fost deja diagnosticată, pentru a determina cît de severă este afectarea retinei (stadializarea retinopatiei);
Fotografii color stereoscopice de fund de ochi – pentru o mai bună evidențiere a leziunilor, precum și pentru urmărirea evoluției lor în timp.
Tomografia retiniană – poate diagnostica unele complicații de la nivelul retinei: edem macular, tracțiuni ale retinei/maculei.
Ecografia de pol posterior (examenul cu ultrasunete) – pentru detectarea proliferărilor vitreo-retiniene și dezlipirii de retină.
Cum tratăm Retinopatia Diabetică?
Tratamentul constă atît în urmărirea și tratarea diabetului însuși, de către medicul diabetolog, cît și în urmărirea și tratarea specifică a retinopatiei diabetice, de către medicul oftalmolog specialist in afectiuni retiniene.
Tratamentul retinopatiei diabetice depinde de localizarea si gravitatea bolii.
Cînd zona afectată este retina periferică și leziunile sunt incipiente: tratamentul constă in urmărirea atentă a bolii.
Cînd zona afectată este macula (zona centrală a retinei): se impune tratamentul cu laser, in ședinte periodice.
In retinopatia diabetică proliferativă (deja avansată): tratamentul cu laser este utilizat pentru a opri apariția și dezvoltarea a noi vase de sînge.
Tratamentul Laser are rolul de a “arde” vasele nesănatoase, (neovasele), și de a împiedica apariția altora, prin aceasta reducînd hemoragiile și exudatele, precum și edemul macular.
În cazurile avansate sunt necesare operații complexe pe retină si corpul vitros – vitrectomie, cu aplicații laser intraoperatorii, sau crioaplicații, urmate de injectare de aer, gaz expandabil, sau ulei de silicon – după caz.
Atenție: Dacă aveți diabet zaharat, mergeți in mod regulat la un control oftalmologic!